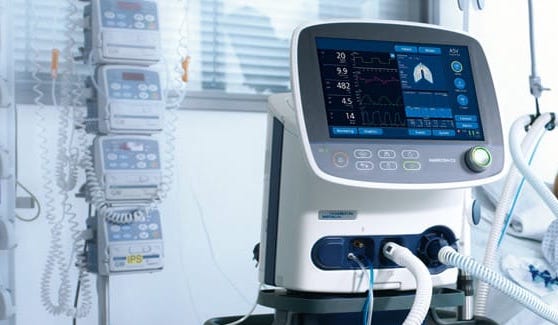
La pandemia da Covid-19 ha messo in luce una grande emergenza per i paesi: quella dei ventilatori, dispositivi che potrebbero significare vita o morte per i malati più a rischio.
COSTANO MOLTO MA SALVANO LA VITA
Questi sofisticati macchinari, evidenzia Quartz in un approfondimento, costano quanto una berlina nuova e fanno molto di più che pompare aria nei polmoni: possono rilevare quando un paziente vuole respirare e aiutare il processo, assicurare la corretta pressione dell’aria e la giusta miscela di ossigeno, riducendo al minimo gli effetti collaterali sul fragile tessuto polmonare.
DIFFICILI DA PRODURRE MA È SUBENTRATA LA CREATIVITÀ
È difficile mettere in produzione rapidamente dispositivi così sofisticati, motivo per cui le aziende stanno diventando creative. Ford, GM e 3M stanno collaborando per aggiornare e trasformare i respiratori in ventilatori con parti di automobili. Il National Ventilator Project del Sudafrica ha bandito un’asta per la produzione di 10.000 nuovi ventilatori entro la fine di giugno. Gli istituti di tecnologia indiani stanno realizzando dei prototipi per soddisfare un fabbisogno stimato in centinaia di migliaia di persone.
L’improvvisazione che si sta riscontrando è, insomma, un ritorno ai primi tempi dei ventilatori, quando il riadattamento dei tubi fognari e delle teglie da forno diventarono punti di svolta nella storia della medicina. La prima unità di terapia intensiva (ICU) fu un atto di pura disperazione, con turni di studenti di medicina che venivano usati come ventilatori manuali perché non c’erano abbastanza macchine.
LA MOSSA DI FCA E FERRARI
Anche la Ferrari è pronta a scendere in pista per sfidare il Coronavirus. Ferrari, insieme a FCA e Marelli, sosterrà l’impegno di Siare, l’azienda bolognese specializzata nella produzione di respiratori polmonari per le terapie intensive, che ha da poco siglato un maxi accordo di fornitura con la Protezione Civile Nazionale.
QUALCHE NUMERO DEI VENTILATORI
Solo per dare qualche numero sono 12-20 i respiri al minuto che un ventilatore eroga in circostanze normali e tra i 25 e i 50 mila dollari il costo di un moderno ventilatore per terapia intensiva. Tra i 200 e i 500 dollari è invece stimato il prezzo di un ventilatore semplificato Virgin Orbit, progettato per funzionare con un motore per tergicristalli.
I PRIMI ESPERIMENTI
I primi ventilatori erano imitazioni della natura. Come esseri umani, respiriamo espandendo il torace, il che crea una pressione negativa nei polmoni e fa entrare l’aria; quando la pressione diventa positiva, è costretta ad uscire. Un “polmone di ferro” racchiude il corpo sotto il collo in una camera sigillata e usa dei soffietti per variare la pressione al posto dei muscoli del torace. Il primo macchinario di questo tipo fu brevettato nel 1864. Seguirono diversi tentativi, tra cui uno di Alexander Graham Bell, ma la prima macchina per la respirazione utile fu costruita dal professore di Harvard Philip Drinker nel 1929, dopo che l’uso diffuso dell’elettricità fornì una fonte di energia affidabile. Ma non era molto pratico; Drinker stesso lo descrisse come “piuttosto ingombrante e complicato”. L’ingegnere biomedico John Emerson riuscì poi a ridurre il costo dell’apparecchio.
UN ACCENNO DI STORIA
Durante la Seconda Guerra Mondiale, l’anestesista danese Ernst Morch aveva progettato un ventilatore a pressione positiva da “un pezzo di vecchio tubo fognario di Copenhagen, un pistone e qualche pezzo dello scarico fognario”. Dopo essere immigrato negli Stati Uniti, nel 1954 lo trasformò in un vero e proprio dispositivo. Allo stesso tempo, Forrest Bird, un ex pilota dell’esercito americano che aveva costruito un apparecchio per la respirazione ad alta quota durante la guerra, mise a punto a un prototipo di ventilatore, iniziando con teglie da forno e una maniglia e applicando la sua esperienza nella guerra. La piccola scatola verde di Bird che ne uscì debuttò nel 1955 e diventò il primo ventilatore a pressione positiva prodotto in serie, che racchiuse la potenza di un polmone di ferro nel palmo della mano di un medico.
COME FUNZIONA UN VENTILATORE?
Il funzionamento di un ventilatore è semplice: spingere l’aria nei polmoni. Il Covid-19, per esempio, provoca la formazione di liquido nei polmoni, riducendo la superficie che può assorbire l’ossigeno, quindi il ventilatore compensa con una dose più elevata. Al contrario, se un paziente è sotto anestesia che interferisce con la meccanica della respirazione, il ventilatore sostituisce i muscoli del paziente. Nei casi meno gravi, una maschera eroga la miscela di ossigeno; in caso contrario, un tubo scorre in profondità direttamente nelle vie aeree del paziente.
Negli oltre 60 anni di utilizzo dei ventilatori a pressione positiva, i macchinari si sono perfezionati notevolmente. I primi ventilatori si limitavano a spingere l’aria nei polmoni ad un ritmo costante; le versioni moderne hanno due modalità di base: una che eroga un volume di ossigeno preimpostato e una che eroga una pressione preimpostata, più una doppia modalità. I medici stanno ancora lavorando su quali siano i metodi migliori a seconda della tipologia di paziente.
I ventilatori controllano anche la pressione positiva di fine espirazione (PEEP), la pressione dell’aria residua che impedisce il collasso dei polmoni, una metrica che varia a seconda delle condizioni del paziente; questi macchinari possono anche essere impostati per rilevare quando un paziente vuole respirare e assistere ad ogni respiro piuttosto che controllare completamente la respirazione. La pressione delle vie aeree, il flusso e il volume dell’ossigeno sono visualizzati con forme d’onda che i terapisti respiratori imparano a leggere.
L’INTUBAZIONE
Per avere l’ausilio di un ventilatore meccanico bisogna prima essere intubati. Dopo che i medici hanno addormentato il paziente, inseriscono un dispositivo chiamato laringoscopio nella bocca, poi nella gola. Spingono delicatamente l’epiglottide, un lembo di tessuto che si trova sopra la laringe, in modo da poter inserire il tubo endotracheale lungo la gola e nella trachea. Un piccolo palloncino sul tubo si gonfia, creando un sigillo nei polmoni in cui il ventilatore aggiungerà e rimuoverà l’aria. Una volta che tutto è sicuro e al posto giusto, il laringoscopio esce, mentre il tubo endotracheale rimane dentro. L’altra estremità è attaccata alla macchina del ventilatore per aiutare il paziente a respirare.
Anche se l’applicazione di un ventilatore può salvare la vita, non garantisce la sopravvivenza. Con il tempo, l’aria altamente ossigenata che eroga può danneggiare i polmoni e altri organi come il cuore. Il tubo stesso può causare nuove infezioni. Diversi studi hanno scoperto che molti pazienti affetti da Covid-19 non sopravvivono alla ventilazione. Quelli che lo fanno (soprattutto se sono rimasti per settimane su un ventilatore) subiscono danni a lungo termine ai polmoni, ai reni, al cuore o al fegato; ma anche effetti psicologici tra cui perdita di memoria, confusione e disturbo da stress post-traumatico; e settimane o mesi di terapia fisica per ricostruire i muscoli e i nervi che si atrofizzano o vengono danneggiati dai sedativi.
Questi effetti negativi sono parte del motivo per cui i medici stanno prendendo in considerazione una ventilazione meno invasiva per alcuni pazienti affetti da Covid-19 man mano che imparano a conoscere le caratteristiche del virus.