Gli scenari in Italia per l’autunno, in termini di impatto sul sistema sanitario, dipenderanno molto da alcune incognite:
1) Trasmissibilità di SARS-CoV-2 a fine estate. Non è, infatti, ancora chiaro se l’incremento di trasmissibilità (Rt) osservato a partire da giugno in alcune Regioni/PA si stabilizzerà attorno ai valori osservati durante il mese di settembre oppure continuerà ad aumentare nel tempo. È del tutto evidente che gli scenari cambieranno notevolmente a seconda che si riesca o meno a mantenere Rt a valori prossimi a 1 nella stagione autunno-invernale.
2) Trasmissibilità di SARS-CoV-2 nelle scuole. La reale trasmissibilità di SARS-CoV-2 nelle scuole non è ancora nota, anche se cominciano ad essere descritti focolai in ambienti scolastici in Paesi in cui le scuole sono state riaperte più a lungo. Non è inoltre stato quantificato l’impatto che potranno avere le misure di riorganizzazione scolastica adottate. Più in generale, non è noto quanto i bambini, prevalentemente asintomatici, trasmettano SARS-CoV-2 rispetto agli adulti, sebbene vi sia evidenza che la carica virale di sintomatici e asintomatici, e quindi il potenziale di trasmissione, non sia statisticamente differente. Tutto questo rende molto incerto il ruolo della trasmissione nelle scuole a partire da settembre sull’epidemiologia complessiva di SARS-CoV-2 in Italia.
3) Trasmissibilità di SARS-CoV-2 nei luoghi di lavoro. I luoghi di lavoro si sono dimostrati fin dalla fase acuta un importante serbatoio di infezioni, non solo in ambienti a rischio specifico, come quello sanitario, ma anche in contesti che, in Italia e non solo, sono stati caratterizzati da cluster anche di notevoli dimensioni, ad esempio nel settore agroalimentare (aziende agricole, trasformazione delle carni, mercati) e in quello delle spedizioni mediante corriere. Inoltre, la ripresa delle attività lavorative in presenza, anche se in percentuali variabili a seconda dei settori, potrebbe contribuire alla attivazione di ulteriori focolai epidemici.
4) Impatto della mobilità della popolazione sulla trasmissione di SARS-CoV-2. La ripresa della scuola e delle attività lavorative in presenza tende ad una messa a regime a pieno carico del sistema di trasporto pubblico in generale e, in particolare, di quello locale, con inevitabile aumento delle occasioni di esposizione al virus.
5) Contributo del sistema di prevenzione aziendale nei luoghi di lavoro. Il sistema realizzatosi nel tempo si è già rivelato, con maggiore valenza di sempre, come una naturale infrastruttura in grado di contribuire alla mitigazione del rischio, alla luce della integrazione di misure organizzative di prevenzione e protezione previste a partire dal “Protocollo condiviso di regolamentazione delle misure per il contrasto e il contenimento della diffusione del virus COVID-19 negli ambienti di lavoro” del 14 marzo e la sua integrazione del 24 aprile e nei Protocolli di settore, favorendo – anche per il periodo autunno-invernale – la tutela della salute e sicurezza dei 23 milioni di lavoratori interessati, con inevitabili ricadute positive anche sulla collettività. Particolare rilievo continua a rivestire la sorveglianza sanitaria anche in relazione alle attività di informazione sul rischio nonché per la tutela dei lavoratori cosiddetti “fragili”.
6) Grado di accettazione delle misure igienico-sanitarie e comportamentali per la prevenzione della trasmissione di SARS-CoV-2 da parte della popolazione generale. Ad esempio sono possibili inasprimenti di criticità già riscontrate allo stato attuale, come la collaborazione dei soggetti positivi per la conduzione delle attività di indagine epidemiologica e di contact tracing e il rispetto/adesione alle misure contumaciali sia per i casi confermati che per i contatti stretti.
7) Capacità di risposta dei sistemi di prevenzione e controllo. È evidente la migliorata capacità dei sistemi di prevenzione nell’identificare rapidamente i focolai, isolare i casi e applicare misure di quarantena ai contatti dei casi, cosa che contribuisce in modo determinante a mantenere la trasmissione sotto controllo. Tuttavia non è noto al momento quale sia il livello di trasmissione, ad esempio in termini di numero di focolai, che i sistemi di prevenzione possano gestire efficacemente. Va considerato, infine, come l’inizio della stagione influenzale possa rendere queste attività più complesse e impegnative.
Un altro aspetto importante da considerare, correlato più alla tenuta del sistema sanitario che alla trasmissibilità di SARS-CoV-2, riguarda l’età media dei casi. Nei mesi estivi è stata osservata un’importante decrescita dell’età media dei casi con relativamente poche nuove ospedalizzazioni da COVID-19, tuttavia, a questo è poi seguito un nuovo aumento dell’età mediana nei casi diagnosticati tra la fine di agosto e l’inizio di settembre. Non è al momento chiaro se questo trend si manterrà nel tempo e se sarà possibile mantenere protette categorie a rischio come gli anziani.
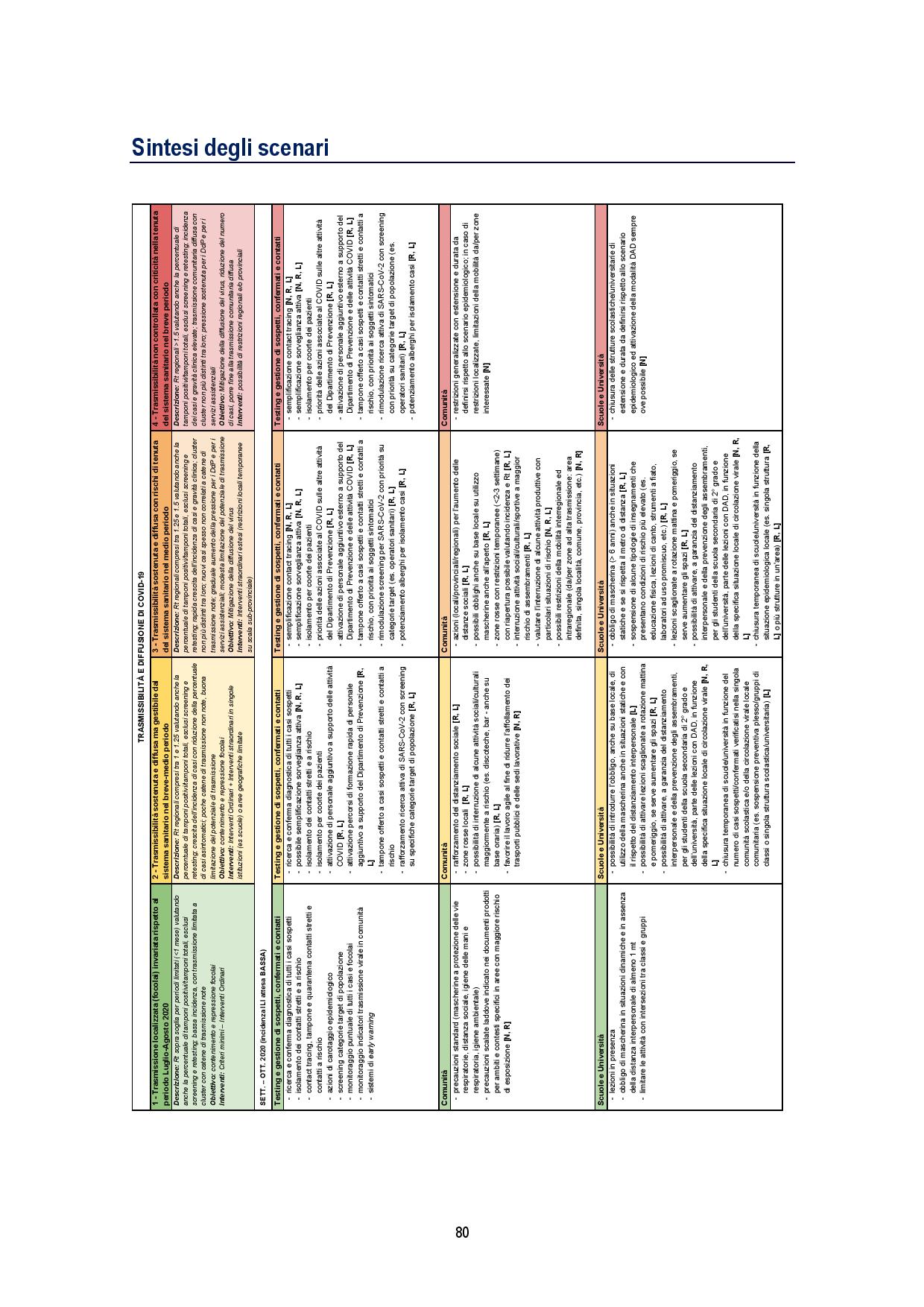
Alla luce di queste incognite, i possibili scenari che si prospettano per l’autunno nelle diverse regioni possono essere così schematizzati:
• SCENARIO 1
Situazione di trasmissione localizzata (focolai) sostanzialmente invariata rispetto al periodo luglio-agosto 2020, con Rt regionali sopra soglia per periodi limitati (inferiore a 1 mese) e bassa incidenza, nel caso in cui la trasmissibilità non aumenti sistematicamente all’inizio dell’autunno, le scuole abbiano un impatto modesto sulla trasmissibilità e i sistemi sanitari regionali riescano a tracciare e tenere sotto controllo i nuovi focolai, inclusi quelli scolastici.
• SCENARIO 2
Situazione di trasmissibilità sostenuta e diffusa ma gestibile dal sistema sanitario nel breve-medio periodo, con valori di Rt regionali sistematicamente e significativamente compresi tra Rt=1 e Rt=1,25 (ovvero con stime dell’Intervallo di Confidenza al 95% – IC95% – di Rt comprese tra 1 e 1,25), nel caso in cui non si riesca a tenere completamente traccia dei nuovi focolai, inclusi quelli scolastici, ma si riesca comunque a limitare di molto il potenziale di trasmissione di SARS-CoV-2 con misure di contenimento/mitigazione ordinarie e straordinarie. Un’epidemia con queste caratteristiche di trasmissibilità potrebbe essere caratterizzata, oltre che dalla evidente impossibilità di contenere tutti i focolai, da una costante crescita dell’incidenza di casi (almeno quelli sintomatici; è infatti possibile che si osservi una riduzione della percentuale di casi asintomatici individuati rispetto al totale vista l’impossibilità di svolgere l’investigazione epidemiologica per tutti i nuovi focolai) e corrispondente aumento dei tassi di ospedalizzazione e dei ricoveri in terapia intensiva. La crescita del numero di casi potrebbe però essere relativamente lenta, senza comportare un rilevante sovraccarico dei servizi assistenziali per almeno 2-4 mesi.
• SCENARIO 3
Situazione di trasmissibilità sostenuta e diffusa con rischi di tenuta del sistema sanitario nel medio periodo, con valori di Rt regionali sistematicamente e significativamente compresi tra Rt=1,25 e Rt=1,5 (ovvero con stime IC95% di Rt comprese tra 1,25 e 1,5), e in cui si riesca a limitare solo modestamente il potenziale di trasmissione di SARS-CoV-2 con misure di contenimento/mitigazione ordinarie e straordinarie. Un’epidemia con queste caratteristiche di trasmissibilità dovrebbe essere caratterizzata da una più rapida crescita dell’incidenza di casi rispetto allo scenario 2), mancata capacità di tenere traccia delle catene di trasmissione e iniziali segnali di sovraccarico dei servizi assistenziali in seguito all’aumento di casi ad elevata gravità clinica (con aumento dei tassi di occupazione dei posti letto ospedalieri – area critica e non critica) riconducibile ad un livello di rischio elevato o molto elevato in base al sistema di monitoraggio settimanale. La crescita del numero di casi potrebbe comportare un sovraccarico dei servizi assistenziali entro 2-3 mesi. È però importante osservare che qualora l’epidemia dovesse diffondersi prevalentemente tra le classi di età più giovani, come osservato nel periodo luglio-agosto 2020, e si riuscisse a proteggere le categorie più fragili (es. gli anziani), il margine di tempo entro cui intervenire potrebbe essere maggiore.
• SCENARIO 4
Situazione di trasmissibilità non controllata con criticità nella tenuta del sistema sanitario nel breve periodo, con valori di Rt regionali sistematicamente e significativamente maggiori di 1,5 (ovvero con stime IC95% di Rt maggiore di 1,5). Anche se una epidemia con queste caratteristiche porterebbe a misure di mitigazione e contenimento più aggressive nei territori interessati, uno scenario di questo tipo potrebbe portare rapidamente a una numerosità di casi elevata e chiari segnali di sovraccarico dei servizi assistenziali, senza la possibilità di tracciare l’origine dei nuovi casi. La crescita del numero di casi potrebbe comportare un sovraccarico dei servizi assistenziali entro 1-1,5 mesi, a meno che l’epidemia non si diffonda prevalentemente tra le classi di età più giovani, come osservato nel periodo luglio-agosto 2020, e si riuscisse a proteggere le categorie più fragili (es. gli anziani). A questo proposito, si rimarca che appare piuttosto improbabile riuscire a proteggere le categorie più fragili in presenza di un’epidemia caratterizzata da questi valori di trasmissibilità.
++++
Approccio alla ri-modulazione delle misure di contenimento/mitigazione a livello regionale/PA in ambito di ipotetici scenari di trasmissione del virus SARS-CoV-2 sul territorio nazionale nel periodo autunno-invernale
Ai sensi del DPCM n.126 del 17 maggio 2020, alle Regioni e le Province Autonome è riconosciuta l’autorità di definire modalità e tempistica delle diverse attività ripristinate durante la riapertura post lockdown:
“a condizione che abbiano preventivamente accertato la compatibilità dello svolgimento delle suddette attività con l’andamento della situazione epidemiologica nei propri territori e che individuino i protocolli o le linee guida applicabili idonei a prevenire o ridurre il rischio di contagio nel rispetto dei principi contenuti nei protocolli o nelle linee guida nazionali” (114).
A supporto della valutazione della situazione epidemiologica regionale, il Ministero della Salute in collaborazione con ISS ha istituito un sistema di monitoraggio del rischio e della resilienza dei servizi sanitari su base settimanale che viene condiviso con le Regioni/PA e valutato da una Cabina di Regia costituita da esperti del Ministero della Salute, dell’ISS e di una rappresentanza delle Regioni/PA (29).
Questa sezione propone un approccio comune alla scalabilità delle misure sulla base degli scenari di trasmissione descritti nel documento ipotizzati a livello nazionale nella consapevolezza che in ciascuna Regione/PA si possano verificare condizioni epidemiologiche molto diverse tali da prevedere misure di controllo/mitigazione specifiche e non uniformi sul territorio nazionale.
Le misure declinate negli scenari hanno la funzione di supportare ed orientare il processo decisionale delle singole Regioni e Province Autonome in relazione al proprio scenario epidemiologico e, proprio per la loro funzione di orientamento, non sono da intendersi vincolanti.
Per ciascuno scenario nazionale vengono quindi ipotizzate misure scalabili in base al verosimile livello di rischio che potrebbe essere identificato nella classificazione settimanale fornita a ciascuna Regione/PA in base al monitoraggio definito ai sensi del DM Salute del 30 aprile 2020 (29) (es. non sono considerati verosimili livelli di rischio molto bassi in scenari di trasmissione critici come lo scenario 4).
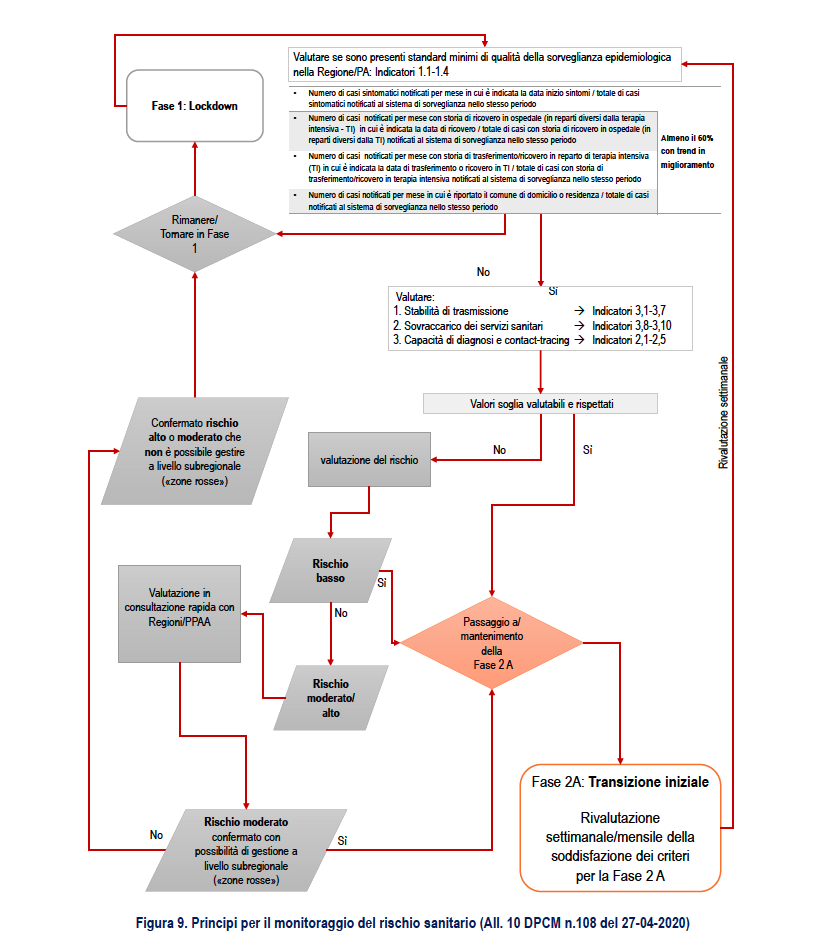
La ri-modulazione proposta sia in senso restrittivo che permissivo (escalation e de-escalation) è coerente con quanto indicato all’allegato 10 (28) “Principi per il monitoraggio del rischio sanitario” al DPCM del 26 aprile 2020 “Ulteriori disposizioni attuative del decreto-legge 23 febbraio 2020, n. 6, recante misure urgenti in materia di contenimento e gestione dell’emergenza epidemiologica da COVID-19”, applicabili sull’intero territorio nazionale (Figura 9) che declina in modo più dettagliato in base agli scenari di trasmissione descritti in questo documento.
Per la modulazione in escalation e de-escalation delle misure vengono posti dei criteri temporali che tengono conto sia del ritardo fisiologico di almeno 3 settimane nell’osservazione di cambiamenti epidemiologici dai dati di sorveglianza e legati all’incubazione della malattia e ai tempi di notifica/trasmissione dei dati, sia di possibili ulteriori ritardi in scenari a più elevata trasmissione per un aumento rilevante nel numero di casi da segnalare tale da sovrastare la capacità di mantenere adeguati livelli di tempestività e completezza.
SCENARIO 1. Situazione di trasmissione localizzata (focolai) sostanzialmente invariata rispetto al periodo luglio-agosto 2020
Descrizione dello scenario 1
Rt regionali sopra soglia per periodi limitati (inferiore a 1 mese) e bassa incidenza, con trasmissione prevalentemente associata a focolai identificati, nel caso in cui le scuole abbiano un impatto modesto sulla trasmissibilità e i sistemi sanitari regionali riescano a tracciare e tenere sotto controllo i nuovi focolai, inclusi quelli scolastici.
In uno scenario nazionale di questo tipo è presumibile che molte Regioni/PA siano classificate a rischio basso o moderato, anche se sono possibili situazioni di rischio alto, magari a livello sub-regionale.
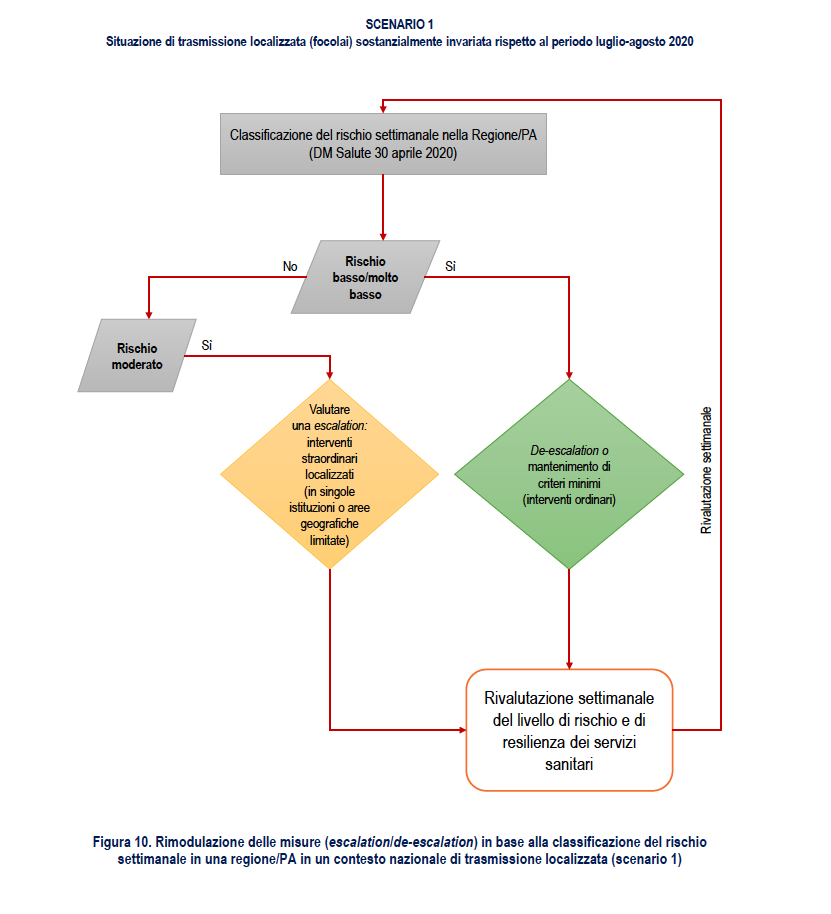
1. Classificazione del rischio settimanale: MOLTO BASSA/BASSA
Azione: ri-modulazione delle attività con misure meno stringenti (de-escalation) o mantenimento
Interventi: ordinari, tra cui:
• Isolamento casi
• Quarantena contatti
• Precauzioni standard (DPI, distanziamento fisico, igiene individuale/ambientale) definite dalle Istituzioni competenti (CTS, Ministeri, ISS, INAIL ecc.).
2. Classificazione del rischio settimanale: MODERATA
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation) o mantenimento
Valutazione del rischio nella Regione/PA per definire situazioni sub-regionali di rischio più elevato (circolazione nelle provincie/comuni; focolai scolastici)
Interventi: ordinari + straordinari in singole istituzioni (es. scuole) o aree geografiche limitate
• Maggiore controllo della reale implementazione delle misure già adottate sul territorio (vedi criteri minimi)
• Precauzioni scalate laddove indicato nei documenti prodotti per ambiti e contesti specifici (es. scuole) solo in aree con maggiore rischio di esposizione
• Possibilità di chiusura di attività, sospensione di eventi e limitazione della mobilità della popolazione in aree geografiche sub-regionali (comuni/province)
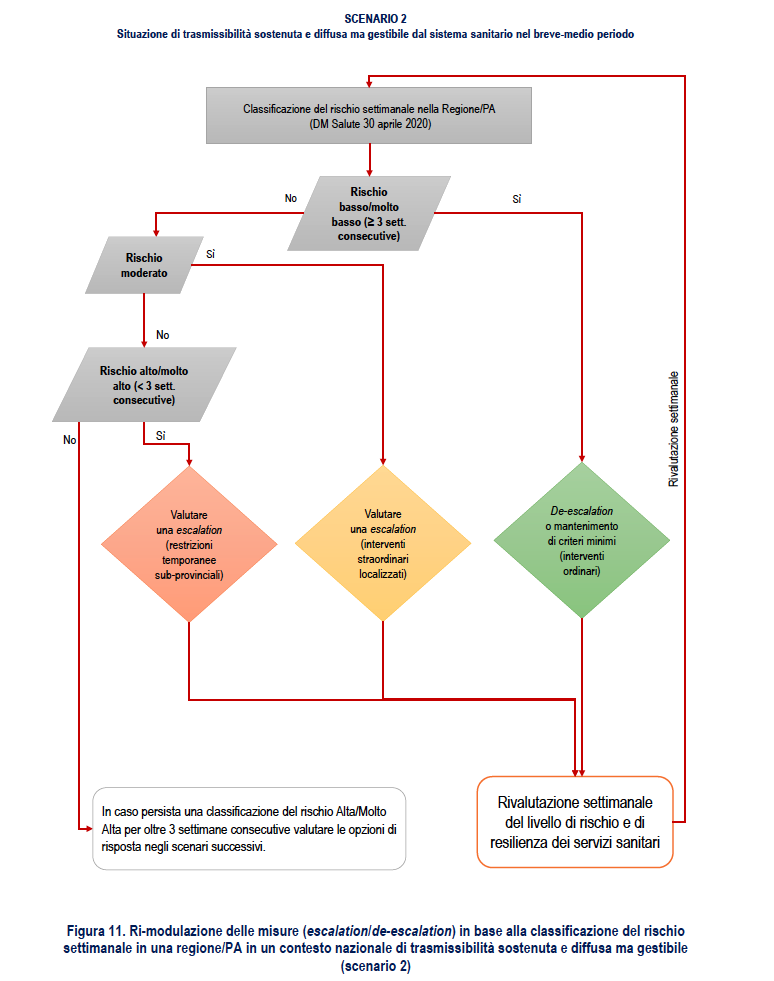
La Figura 10 propone un diagramma di flusso relativo alla ri-modulazione delle misure in base alla classificazione settimanale del rischio in una Regione/PA.
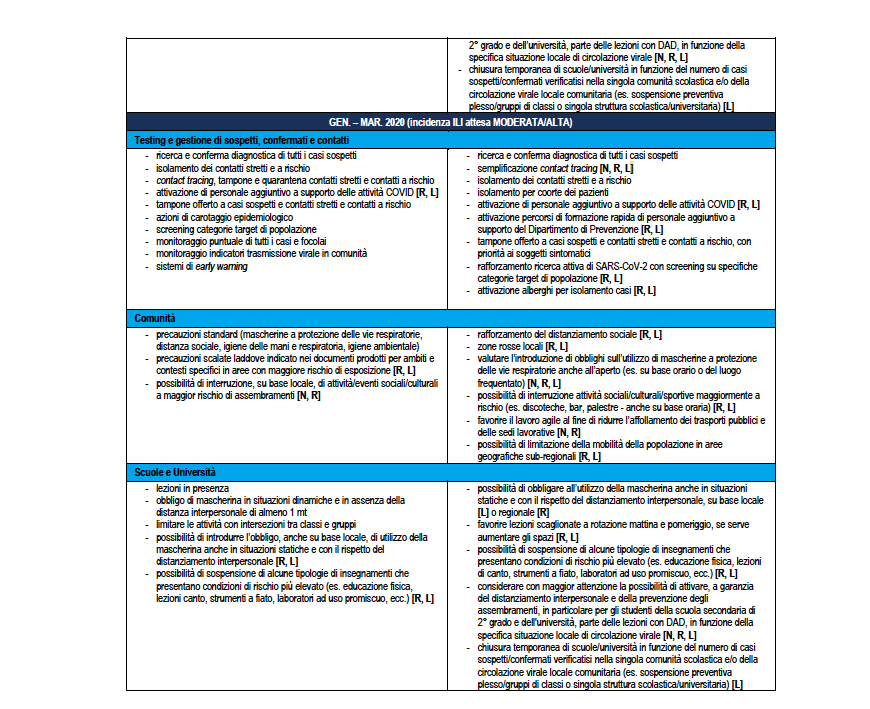
La Tabella 4 riporta la stessa ri-modulazione con declinazione di un dettaglio della ri-modulazione delle misure territoriali a livello regionale, anche considerando il periodo dell’anno che è rilevante per la diversa l’incidenza attesa di sindromi simil-influenzali – ILI di varia eziologia (es. virus influenzali) che impatteranno contemporaneamente i servizi sanitari. Nella tabella vengono assegnate delle indicazioni sugli attori coinvolti dove N: Livello Nazionale Centrale; R: Livello Regionale; L: Livello Locale.
SCENARIO 2. Situazione di trasmissibilità sostenuta e diffusa ma gestibile dal sistema sanitario nel breve-medio periodo
Descrizione dello scenario 2
Valori di Rt regionali prevalentemente e significativamente compresi tra Rt=1 e Rt=1,25 (ovvero con stime dell’IC 95% di Rt comprese tra 1 e 1,25), nel caso in cui non si riesca a tenere completamente traccia dei nuovi focolai, inclusi quelli scolastici, ma si riesca comunque a limitare di molto il potenziale di trasmissione di SARS-CoV-2 con misure di contenimento/mitigazione ordinarie e straordinarie. Un’epidemia con queste caratteristiche di trasmissibilità potrebbe essere caratterizzata, oltre che dalla evidente impossibilità di contenere tutti i focolai, da una costante crescita dell’incidenza di casi (almeno quelli sintomatici; è infatti possibile che si osservi una riduzione della percentuale di casi asintomatici individuati rispetto al totale vista l’impossibilità di svolgere l’investigazione epidemiologica per tutti i nuovi focolai) e corrispondenti ospedalizzazioni e ammissioni in terapia intensiva. La crescita del numero di casi potrebbe però essere relativamente lenta, senza comportare un rilevante sovraccarico dei servizi assistenziali per almeno 2-4 mesi.
In uno scenario nazionale di questo tipo è presumibile che molte Regioni/PA siano classificate a rischio da moderato ad alto, anche se sono possibili situazioni di basso rischio, almeno se si dovesse riuscire a limitare la trasmissibilità nelle aree con trasmissione sostenuta in un breve periodo, limitando quindi la trasmissione interregionale.
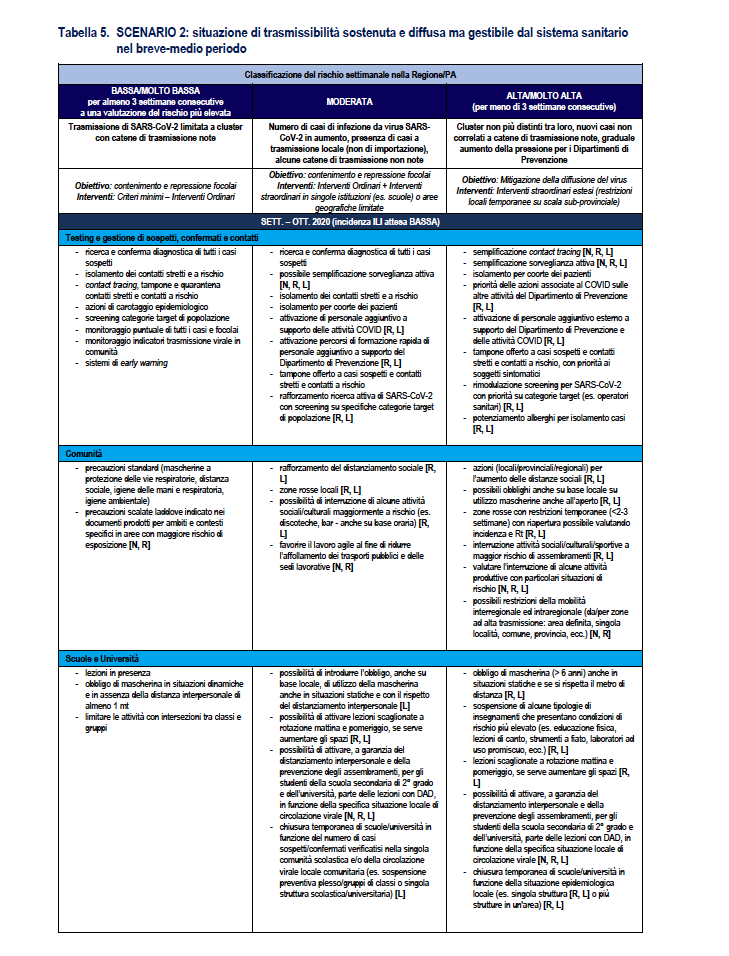
1. Classificazione del rischio settimanale: BASSA/MOLTO BASSA per almeno 3 settimane consecutive ad una valutazione del rischio più elevata
Azione: ri-modulazione delle attività con misure meno stringenti (de-escalation) o mantenimento
Interventi: ordinari, tra cui:
• Isolamento casi
• Quarantena contatti
• Precauzioni standard (DPI, distanziamento fisico, igiene individuale/ambientale) definite dalle Istituzioni competenti (CTS, Ministeri, ISS, INAIL ecc.).
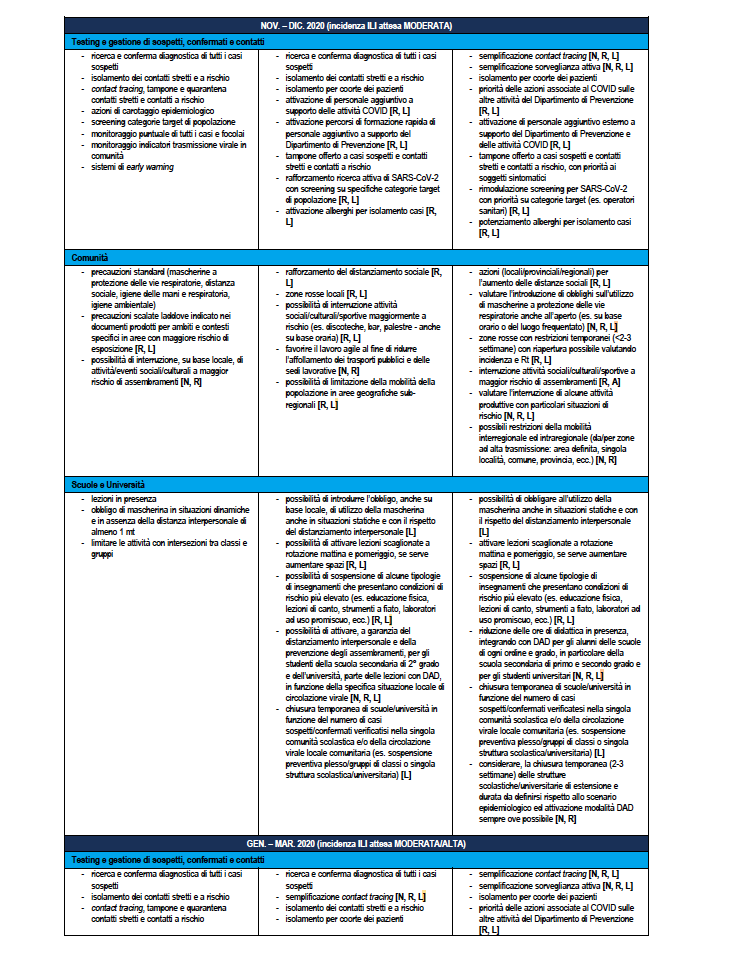
2. Classificazione del rischio: MODERATA
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation) o mantenimento
Valutazione del rischio nella Regione/PA per definire situazioni sub-regionali di rischio più elevato (circolazione nelle provincie/comuni; focolai scolastici)
Interventi: ordinari + straordinari in singole istituzioni (es. scuole) o aree geografiche limitate
• Maggiore controllo della reale implementazione delle misure già adottate sul territorio (vedi criteri minimi)
• Precauzioni scalate laddove indicato nei documenti prodotti per ambiti e contesti specifici (es. scuole) solo in aree con maggiore rischio di esposizione
• Possibilità di chiusura di attività, sospensione di eventi e limitazione della mobilità della popolazione in aree geografiche sub-regionali (comuni/province)
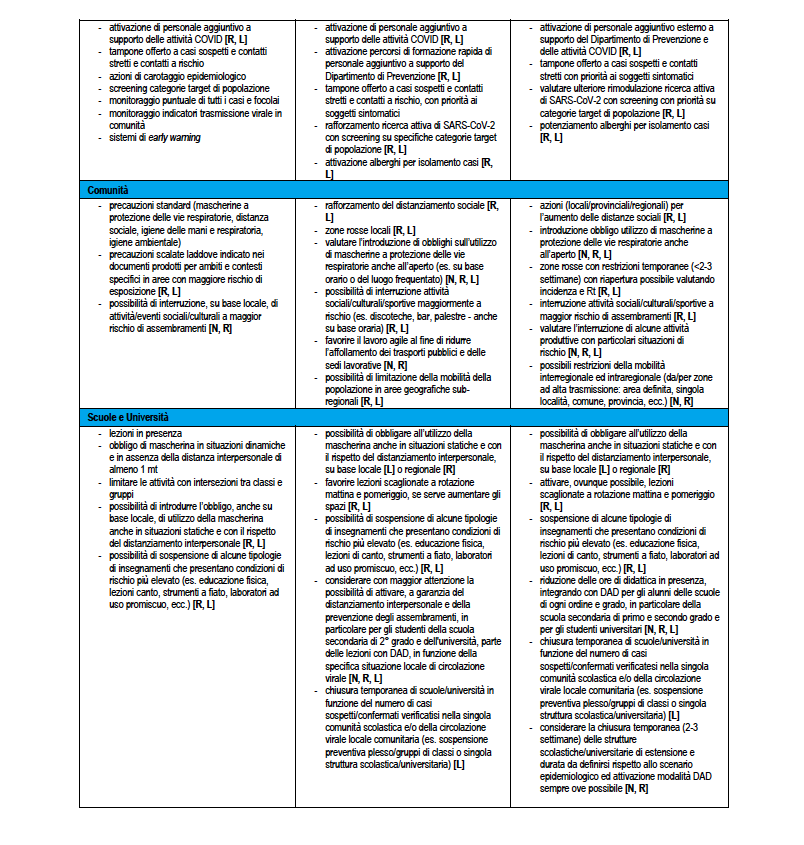
3. Classificazione del rischio settimanale: ALTA/MOLTO ALTA (per meno di 3 settimane consecutive)
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation)
Interventi: straordinari estesi (restrizioni locali temporanee su scala sub-provinciale)
• Distanziamento fisico: es. chiusura locali notturni, bar, ristoranti (inizialmente potenzialmente solo in orari specifici – es. la sera/notte in modo da evitare la “movida”)
• Chiusura scuole/università (incrementale: classe, plesso, su base geografica in base alla situazione epidemiologica)
• Limitazioni della mobilità (da/per zone ad alta trasmissione ed eventuale ripristino del lavoro agile in aree specifiche.
• Restrizioni locali temporanee su scala sub-provinciale (zone rosse) per almeno 3 settimane con monitoraggio attento nella fase di riapertura. In caso non si mantenga una incidenza relativamente bassa ed Rt <1,2 nel valore medio per almeno 3 settimane dopo la riapertura valutare la necessità di ripristino con eventuale estensione geografica.
In caso persista una classificazione del rischio Alta/Molto Alta per oltre 3 settimane consecutive ed evidenza di una situazione non gestibile con le misure straordinarie già messe in atto, valutare le opzioni di risposta negli scenari successivi.
La Figura 11 propone un diagramma di flusso relativo alla ri-modulazione delle misure in base alla classificazione settimanale del rischio in una Regione/PA.
La Tabella 5 riporta la stessa ri-modulazione con declinazione di un dettaglio della ri-modulazione delle misure territoriali a livello regionale anche considerando il periodo dell’anno che è rilevante per la diversa l’incidenza attesa di sindromi simil-influenzali – ILI (Influenza-like Illnesses) di varia eziologia (es. virus influenzali) che impatteranno contemporaneamente i servizi sanitari. Nella tabella vengono assegnate delle indicazioni sugli attori coinvolti dove N: Livello Nazionale Centrale; R: Livello Regionale; L: Livello Locale.
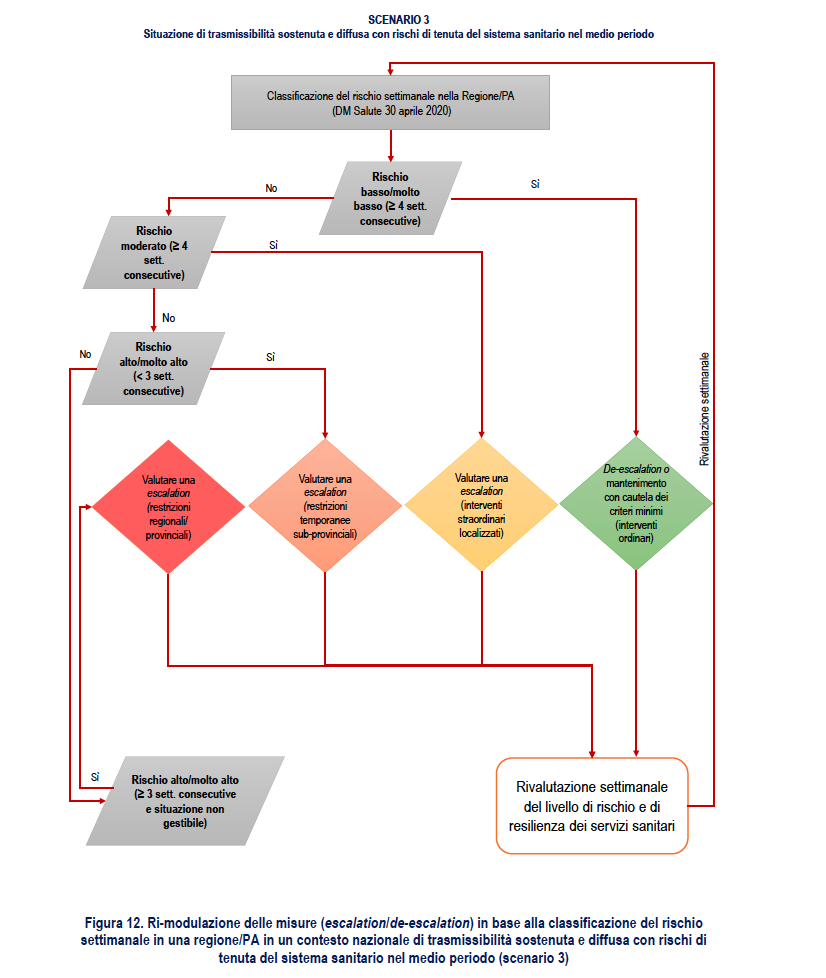
SCENARIO 3. Situazione di trasmissibilità sostenuta e diffusa con rischi di tenuta del sistema sanitario nel medio periodo
Descrizione dello scenario 3
Valori di Rt regionali prevalentemente e significativamente compresi tra Rt=1,25 e Rt=1,5 (ovvero con stime IC 95% di Rt comprese tra 1,25 e 1,5), e in cui si riesca a limitare solo modestamente il potenziale di trasmissione di SARS-CoV-2 con misure di contenimento/mitigazione ordinarie e straordinarie. Un’epidemia con queste caratteristiche di trasmissibilità dovrebbe essere caratterizzata da una più rapida crescita dell’incidenza di casi rispetto allo scenario 2), mancata capacità di tenere traccia delle catene di trasmissione e iniziali segnali di sovraccarico dei servizi assistenziali in seguito all’aumento di casi ad elevata gravità clinica (con aumento dei tassi di occupazione dei posti letto ospedalieri – area critica e non critica) riconducibile ad un livello di rischio elevato o molto elevato in base al sistema di monitoraggio rilevato ai sensi del DM Salute del 30 aprile 2020. La crescita del numero di casi potrebbe comportare un sovraccarico dei servizi assistenziali entro 2-3 mesi. È però importante osservare che qualora l’epidemia dovesse diffondersi prevalentemente tra le classi di età più giovani, come osservato nel periodo luglio-agosto 2020, e si riuscisse a proteggere le categorie più fragili (es. gli anziani), il margine di tempo entro cui intervenire si potrebbe allungare anche di molto.
In uno scenario nazionale di questo tipo è presumibile che molte Regioni/PA siano classificate a rischio alto, anche se sono possibili situazioni di rischio inferiore, almeno se si dovesse riuscire a limitare la trasmissibilità nelle aree con trasmissione sostenuta in un breve periodo, limitando quindi la trasmissione interregionale. Se la situazione di rischio alto dovesse persistere per un periodo di più di tre settimane, si rendono molto probabilmente necessarie misure di contenimento più aggressive.
1. Classificazione del rischio settimanale: BASSA/MOLTO BASSA per almeno 4 settimane consecutive in base a una rivalutazione dei dati consolidati in modo da ridurre il rischio di una sottostima del rischio dovuto ad un ritardo nella notifica/trasmissione dei dati di sorveglianza
Azione: ri-modulazione con cautela delle attività con misure meno stringenti (de-escalation) qualora incrementati condizionalmente o mantenimento
Interventi: ordinari, tra cui:
• Isolamento casi
• Quarantena contatti
• Precauzioni standard (DPI, distanziamento fisico, igiene individuale/ambientale) definite dalle Istituzioni competenti (CTS, Ministeri, ISS, INAIL ecc.).
2. Classificazione del rischio settimanale: MODERATA PERSISTENTE o per almeno 4 settimane consecutive in base a una rivalutazione dei dati consolidati in modo da ridurre il rischio di una sottostima del rischio dovuto ad un ritardo nella notifica/trasmissione dei dati di sorveglianza
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation) o mantenimento
Valutazione del rischio nella Regione/PA per definire situazioni sub-regionali di rischio più elevato (circolazione nelle provincie/comuni; focolai scolastici)
Interventi: ordinari + Interventi straordinari in singole istituzioni (es. scuole) o aree geografiche limitate
• Maggiore controllo della reale implementazione delle misure già adottate sul territorio (vedi criteri minimi)
• Precauzioni scalate laddove indicato nei documenti prodotti per ambiti e contesti specifici (es. scuole) solo in aree con maggiore rischio di esposizione
• Possibilità di chiusura di attività, sospensione di eventi e limitazione della mobilità della popolazione in aree geografiche sub-regionali (comuni/province)
3. Classificazione del rischio settimanale: ALTA/MOLTO ALTA (per meno di 3 settimane consecutive)
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation)
Interventi: straordinari estesi (restrizioni locali temporanee su scala sub-provinciale)
• Distanziamento fisico: es. chiusura locali notturni, bar, ristoranti (inizialmente potenzialmente solo in orari specifici, es. la sera/notte in modo da evitare la “movida”)
• Chiusura scuole/università (incrementale: classe, plesso, su base geografica in base alla situazione epidemiologica)
• Limitazioni della mobilità (da/per zone ad alta trasmissione ed eventuale ripristino del lavoro agile in aree specifiche.
• Restrizioni locali temporanee su scala sub-provinciale (zone rosse) per almeno 3 settimane con monitoraggio attento nella fase di riapertura. In caso non si mantenga una incidenza relativamente bassa ed Rt <1,2 nel valore medio per almeno 3 settimane dopo la riapertura valutare la necessità di ripristino con eventuale estensione geografica.
4. Classificazione del rischio settimanale: ALTA/MOLTO ALTA (per 3 o più settimane consecutive) ed evidenza di una situazione non gestibile con le misure straordinarie già messe in atto
Azione: considerare la possibilità di restrizioni Regionali/provinciali
• Definire una forma di restrizione più estesa su scala Provinciale o Regionale in base alla situazione epidemiologica
• Ripristino su vasta scala del lavoro agile e di limitazione della mobilità individuale
Interventi: straordinari (Tabella 6)
La Figura 12 propone un diagramma di flusso relativo alla ri-modulazione delle misure in base alla classificazione settimanale del rischio in una Regione/PA.
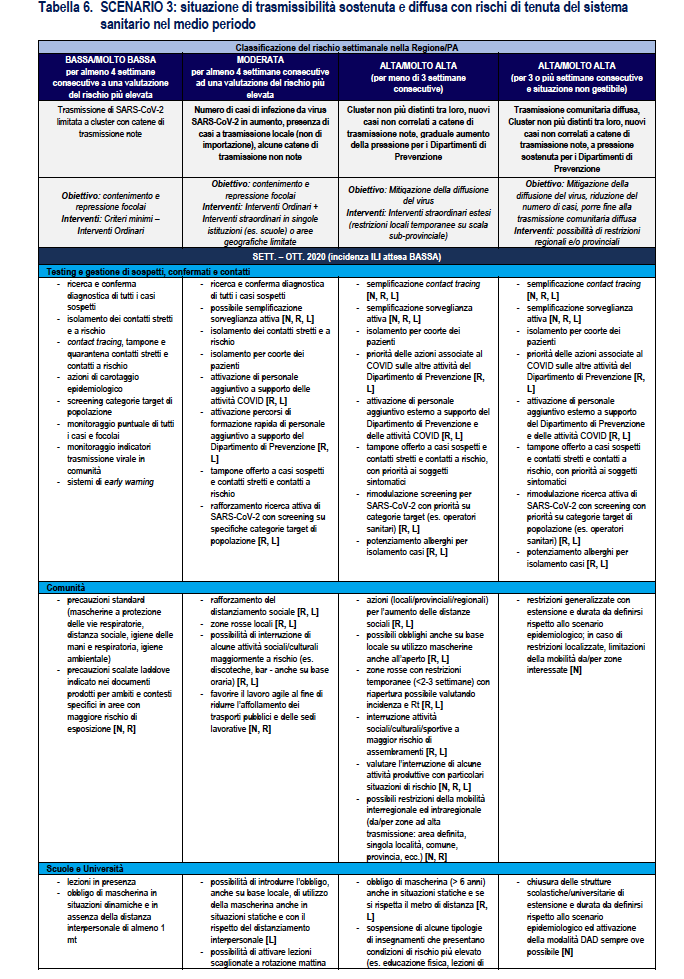
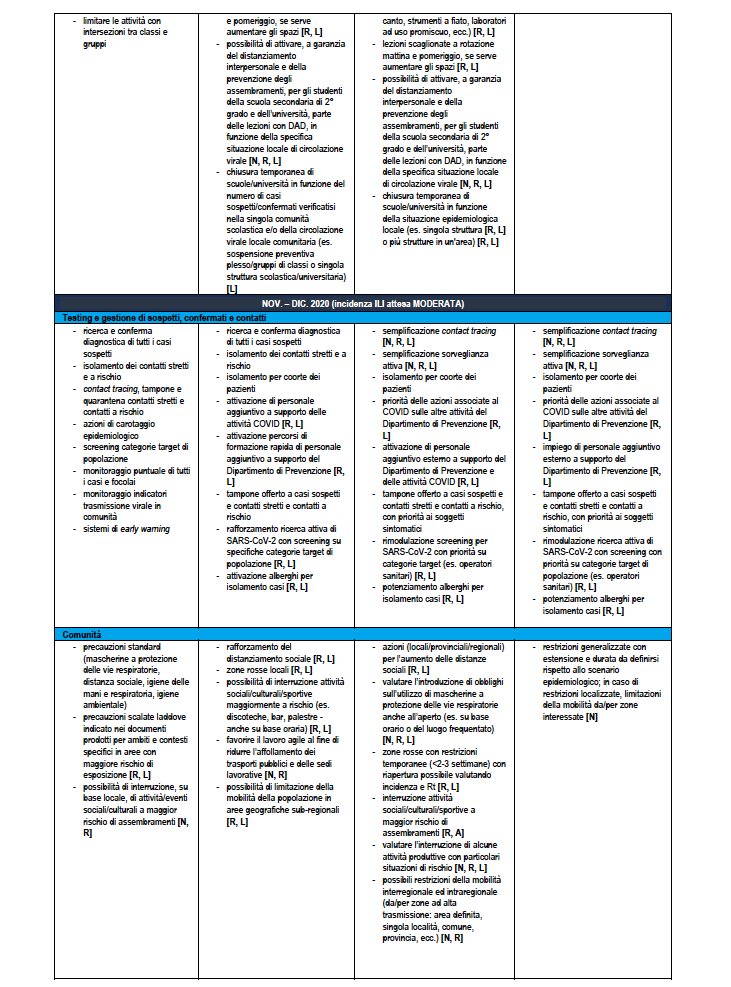
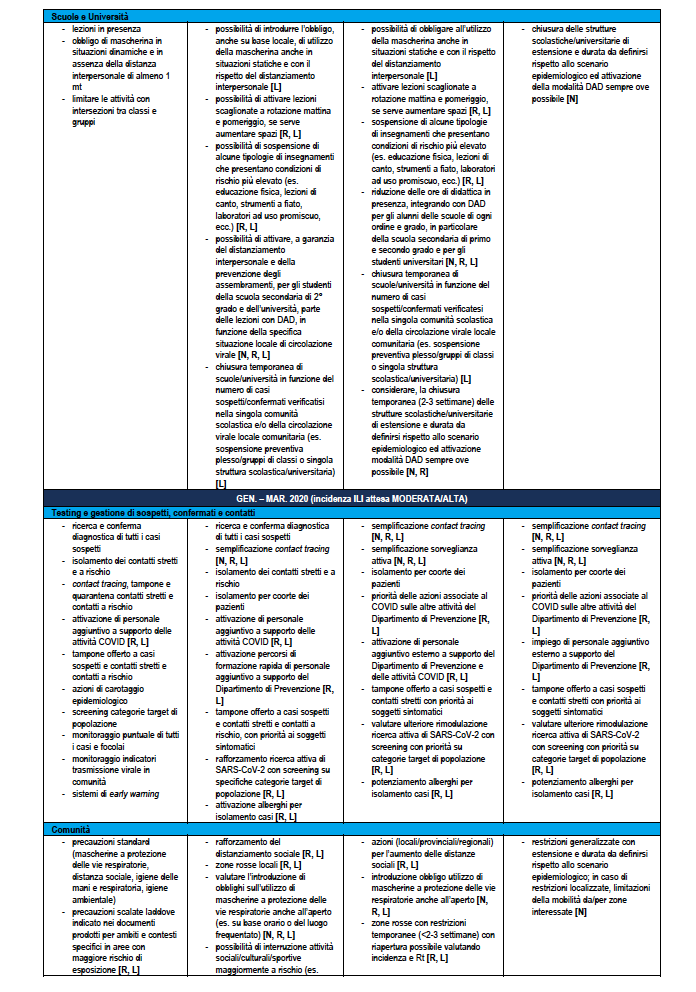
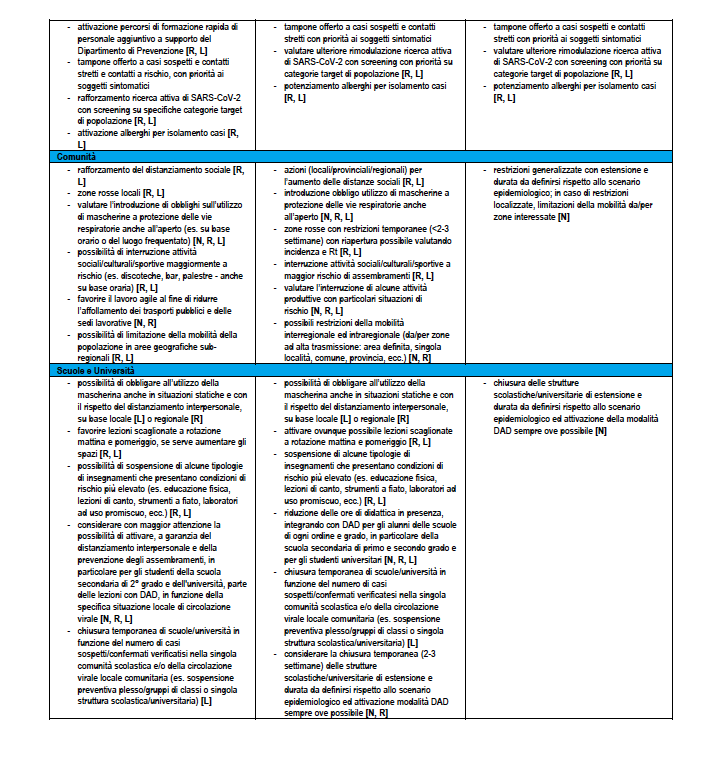
La Tabella 6 riporta la stessa ri-modulazione con declinazione di un dettaglio della ri-modulazione delle misure territoriali a livello regionale anche considerando il periodo dell’anno che è rilevante per la diversa l’incidenza attesa di sindromi simil-influenzali – ILI (Influenza-like Illnesses) di varia eziologia (es. virus influenzali) che impatteranno contemporaneamente i servizi sanitari. Nella tabella vengono assegnate delle indicazioni sugli attori coinvolti dove N: Livello Nazionale Centrale; R: Livello Regionale; L: Livello Locale.
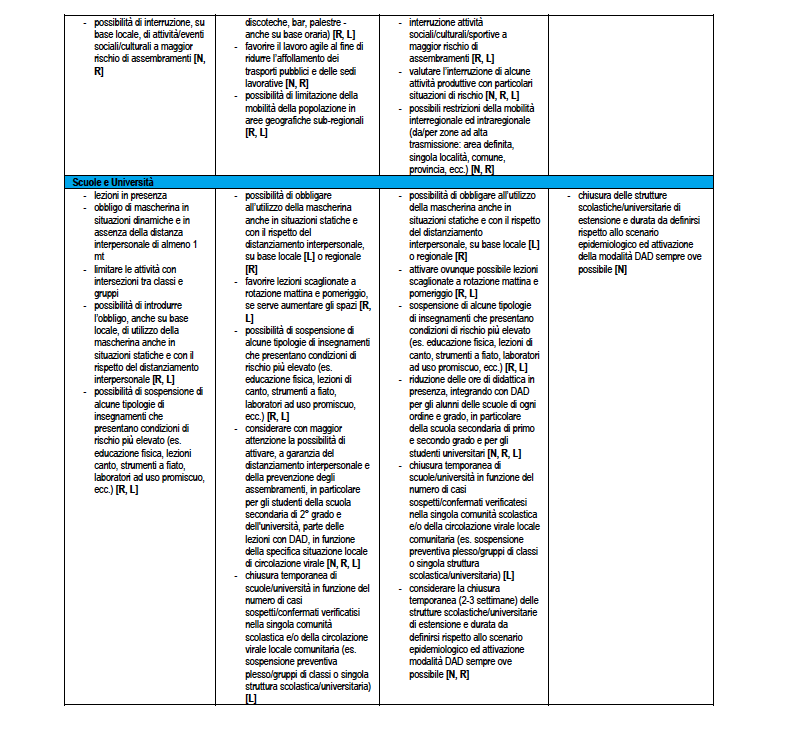
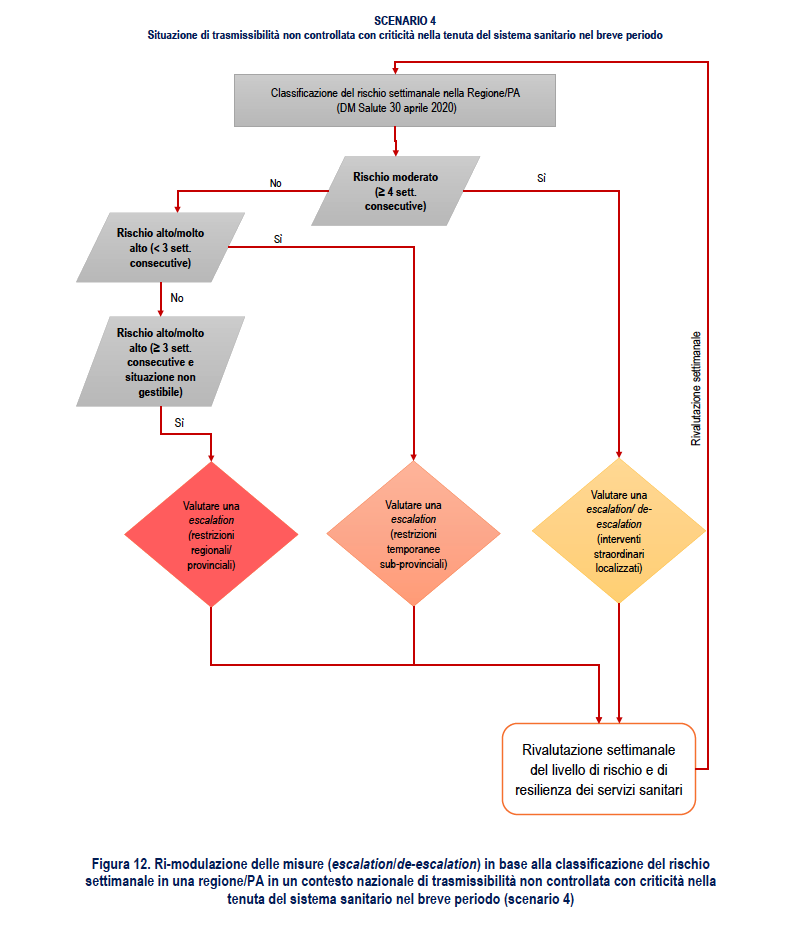
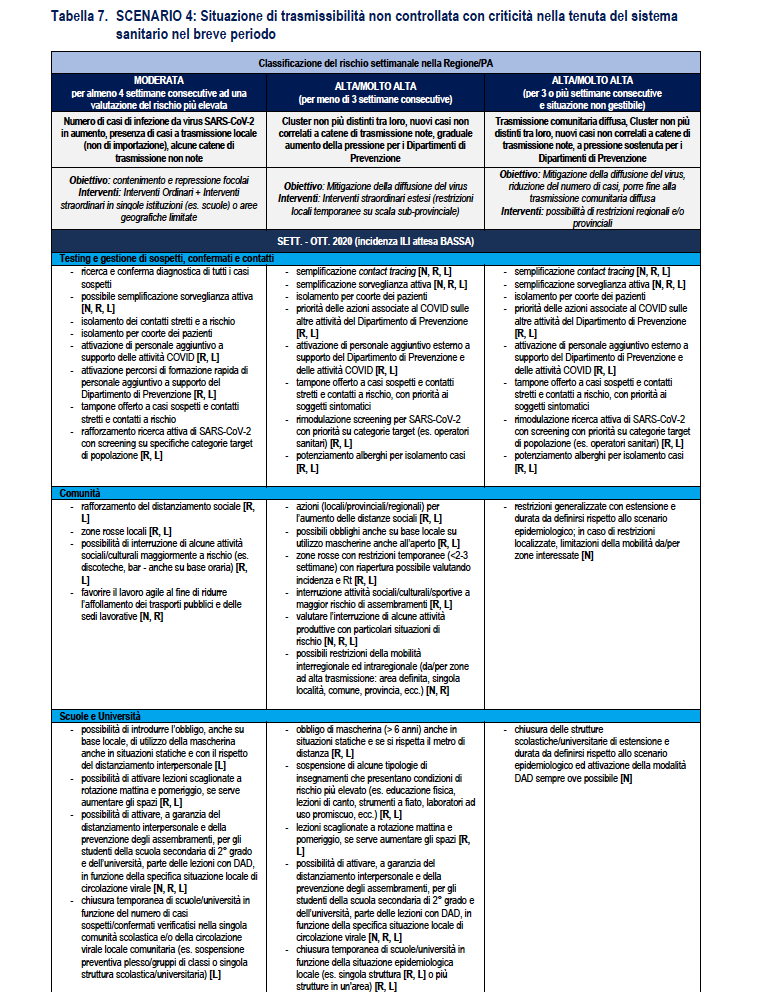
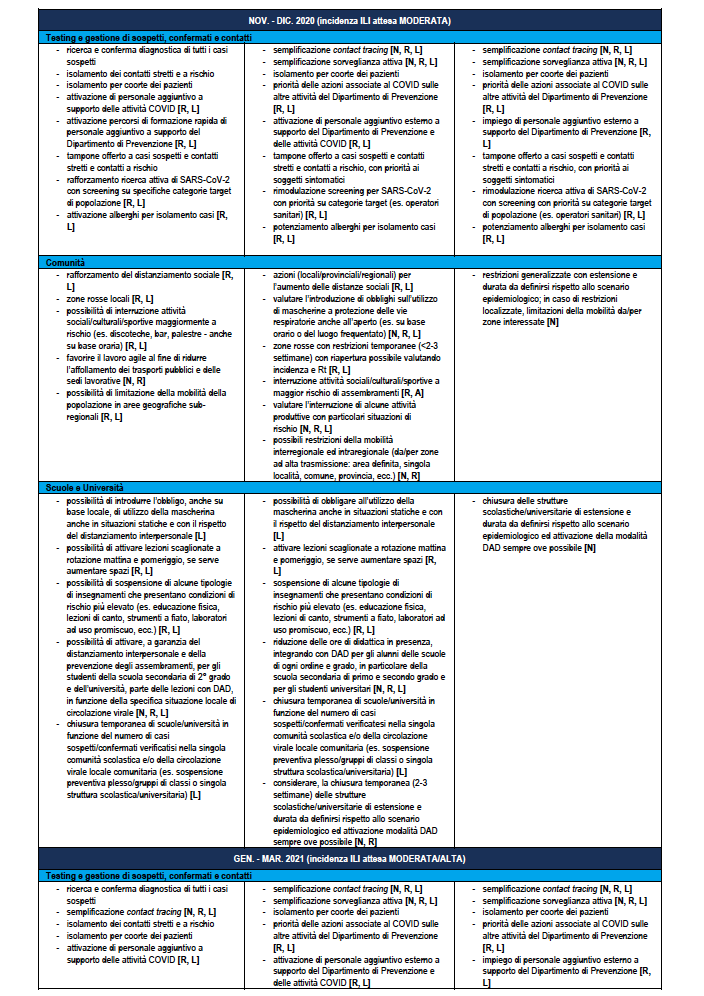
SCENARIO 4. Situazione di trasmissibilità non controllata con criticità nella tenuta del sistema sanitario nel breve periodo
Descrizione dello scenario 4
Valori di Rt regionali prevalentemente e significativamente maggiori di 1,5 (ovvero con stime dell’IC95% di Rt maggiore di 1,5). Uno scenario di questo tipo potrebbe portare rapidamente a una numerosità di casi elevata e chiari segnali di sovraccarico dei servizi assistenziali, senza la possibilità di tracciare l’origine dei nuovi casi. La crescita del numero di casi potrebbe comportare un sovraccarico dei servizi assistenziali entro 1-1,5 mesi, a meno che l’epidemia non si diffonda prevalentemente tra le classi di età più giovani, come osservato nel periodo luglio-agosto 2020, e si riuscisse a proteggere le categorie più fragili (es. gli anziani). A questo proposito, si rimarca che appare piuttosto improbabile riuscire a proteggere le categorie più fragili in presenza di un’epidemia caratterizzata da questi valori di trasmissibilità.
In uno scenario nazionale di questo tipo è presumibile che molte Regioni/PA siano classificate a rischio alto e, vista la velocità di diffusione e l’interconnessione tra le varie Regioni/PA, è improbabile che vi siano situazioni di rischio inferiore al moderato. Se la situazione di rischio alto dovesse persistere per un periodo di più di tre settimane, si rendono molto probabilmente necessarie misure di contenimento molto aggressive.
1. Classificazione del rischio settimanale: MODERATA per almeno 4 settimane consecutive in base a una rivalutazione dei dati consolidati in modo da ridurre il rischio di una sottostima del rischio dovuto ad un ritardo nella notifica/trasmissione dei dati di sorveglianza
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation) o mantenimento o ri-modulazione con cautela delle attività con misure meno stringenti (de-escalation) qualora incrementati precedentemente in situazioni di rischio alto/molto alto
Valutazione del rischio nella Regione/PA per definire situazioni sub-regionali di rischio più elevato (circolazione nelle provincie/comuni; focolai scolastici)
Interventi: ordinari + straordinari in singole istituzioni (es. scuole) o aree geografiche limitate
• Maggiore controllo della reale implementazione delle misure già adottate sul territorio (vedi criteri minimi)
• Precauzioni scalate laddove indicato nei documenti prodotti per ambiti e contesti specifici (es. scuole) solo in aree con maggiore rischio di esposizione
• Possibilità di chiusura di attività, sospensione di eventi e limitazione della mobilità della popolazione in aree geografiche sub-regionali (comuni/province)
2. Classificazione del rischio settimanale: ALTA/MOLTO ALTA (per meno di 3 settimane consecutive)
Azione: valutare la ri-modulazione delle attività con misure più stringenti (escalation)
Interventi: straordinari estesi (restrizioni locali temporanee su scala sub-provinciale)
• Distanziamento fisico: es. chiusura locali notturni, bar, ristoranti (inizialmente potenzialmente solo in orari specifici, es. la sera/notte in modo da evitare la “movida”)
• Chiusura scuole/università (incrementale: classe, plesso, su base geografica in base alla situazione epidemiologica)
• Limitazioni della mobilità (da/per zone ad alta trasmissione ed eventuale ripristino del lavoro agile in aree specifiche.
• Restrizioni locali temporanee su scala sub-provinciale (zone rosse) per almeno 3 settimane con monitoraggio attento nella fase di riapertura. In caso non si mantenga una incidenza relativamente bassa ed Rt <1,2 nel valore medio per almeno 3 settimane dopo la riapertura valutare la necessità di ripristino con eventuale estensione geografica.
3. Classificazione del rischio settimanale: ALTA/MOLTO ALTA (per 3 o più settimane consecutive) ed evidenza di una situazione non gestibile con le misure straordinarie già messe in atto
Azione: considerare la possibilità di restrizioni estese Regionali/provinciali
• Definire una forma di restrizione più estesa su scala Provinciale o Regionale in base alla situazione epidemiologica
• Ripristino su vasta scala del lavoro agile e di limitazione della mobilità individuale.
Interventi: straordinari (Tabella 7)
La Figura 12 propone un diagramma di flusso relativo alla ri-modulazione delle misure in base alla classificazione settimanale del rischio in una Regione/PA.
La Tabella 7 riporta la stessa ri-modulazione con declinazione di un dettaglio della ri-modulazione delle misure territoriali a livello regionale anche considerando il periodo dell’anno che è rilevante per la diversa l’incidenza attesa di sindromi simil-influenzali – ILI (Influenza-like Illnesses) di varia eziologia (es. virus influenzali) che impatteranno contemporaneamente i servizi sanitari. Nella tabella vengono assegnate delle indicazioni sugli attori coinvolti dove N: Livello Nazionale Centrale; R: Livello Regionale; L: Livello Locale.