Secondo lo studioso statunitense Timothy Winegard, le zanzare sono il più “letale predatore” dell’uomo. In qualunque libro di storia che evidenzi l’importanza delle malattie infettive come fattore cruciale nel plasmare l’evoluzione umana, le malattie da vettore, nella fattispecie la zanzara, spiccano: la malaria tutt’oggi è un flagello per molte regioni del mondo, con quasi 250 milioni di casi stimati nel 2022 e oltre 600 mila morti (specialmente bambini al di sotto dei 5 anni).
La malaria riconosce quale agente causale un parassita. Quando invece è un virus il patogeno trasmesso dalle zanzare si parla di arthropod-borne viruses o più semplicemente arbovirosi, cioè virus trasmessi da artropodi vettori.
Non solo le zanzare rientrano nel novero, ma sono di gran lunga gli invertebrati più importanti nel veicolare infezioni.
Storicamente l’arbovirosi più importante è stata quella del virus della febbre gialla, tuttora circolante e per il quale esiste un vaccino che risulta obbligatorio al fine di entrare in alcuni Paesi.
La costruzione del canale di Panama per esempio fu flagellata dal virus che mieté decine di migliaia di vittime tra le maestranze.
Prima ancora, sempre rimanendo nei Caraibi, la febbre gialla fu l’alleato principale degli insorti nella rivoluzione haitiana a cavallo tra XVIII e XIX secolo, che piegò addirittura l’esercito di Napoleone.
In questi giorni è salito alla ribalta in Italia un altro arbovirus, il virus West Nile (WNV l’acronimo in inglese), come conseguenza di alcuni casi di infezione grave nel Lazio e in Campania, generando subito qualche allarmismo, pur temperato dalla disattenzione generale perché le ferie estive incombono.
Purtroppo, la pandemia da SARS-CoV-2 sembra non aver fatto da lezione sulla corretta comunicazione del rischio in campo sanitario, in primis sulla necessità di rapportare il numero di casi, specialmente quelli gravi, a un denominatore dei casi totali, per dare l’idea di qual è il reale impatto della malattia.
Sicuramente non è colpa della stampa generalista se il virus, in ragione del suo nome, evoca scenari di malattie esotiche che sarebbero sul punto di investire il nostro Paese.
Fa bene in tal senso l’Organizzazione Mondiale della Sanità a spingere perché i nomi dei patogeni non siano legati a luoghi specifici, sebbene tutti ricordiamo l’insistenza di Donald Trump nel suo primo mandato nel parlare di “China Virus” a proposito di SARS-CoV-2.
Ovviamente WNV prende il suo nome dal fatto di essere stato identificato per la prima volta in Uganda, nel 1937, sulle sponde occidentali del Nilo, ma già da anni è il principale patogeno trasmesso da zanzare negli Stati Uniti.
LA LUNGA STORIA DI WNV
In Italia WNV ha iniziato a circolare già a fine anni Novanta tra gli animali, con i primi casi umani rilevati in Pianura Padana circa 10 anni dopo.
Il primo focolaio animale fu rilevato nel 1998 in Toscana (Padule di Fucecchio) con 14 casi clinici in cavalli, di cui 6 mortali. All’epoca non vi fu diagnosi di malattia nell’uomo, ma alcuni soggetti, che condividevano con i cavalli il rischio delle punture di zanzara stando nello stesso ambiente, presentavano anticorpi anti-WNV: dunque avevano contratto l’infezione, verosimilmente in maniera asintomatica.
Nel 2008 i primi casi di malattia umana furono confermati in Emilia-Romagna e Veneto. Nel 2011 quali regioni con casi accertati si aggiunsero Friuli-Venezia Giulia e Sardegna. Nel corso degli anni casi nell’uomo sono stati rilevati anche in Piemonte, Lombardia, Toscana, Lazio, Abruzzo, Campania, Calabria, Puglia.
Da oltre 10 anni l’Istituto Superiore di Sanità elabora bollettini epidemiologici sulla diffusione nell’uomo e negli animali di WNV, che è sottoposto a sorveglianza veterinaria su cavalli, zanzare, uccelli stanziali e selvatici.
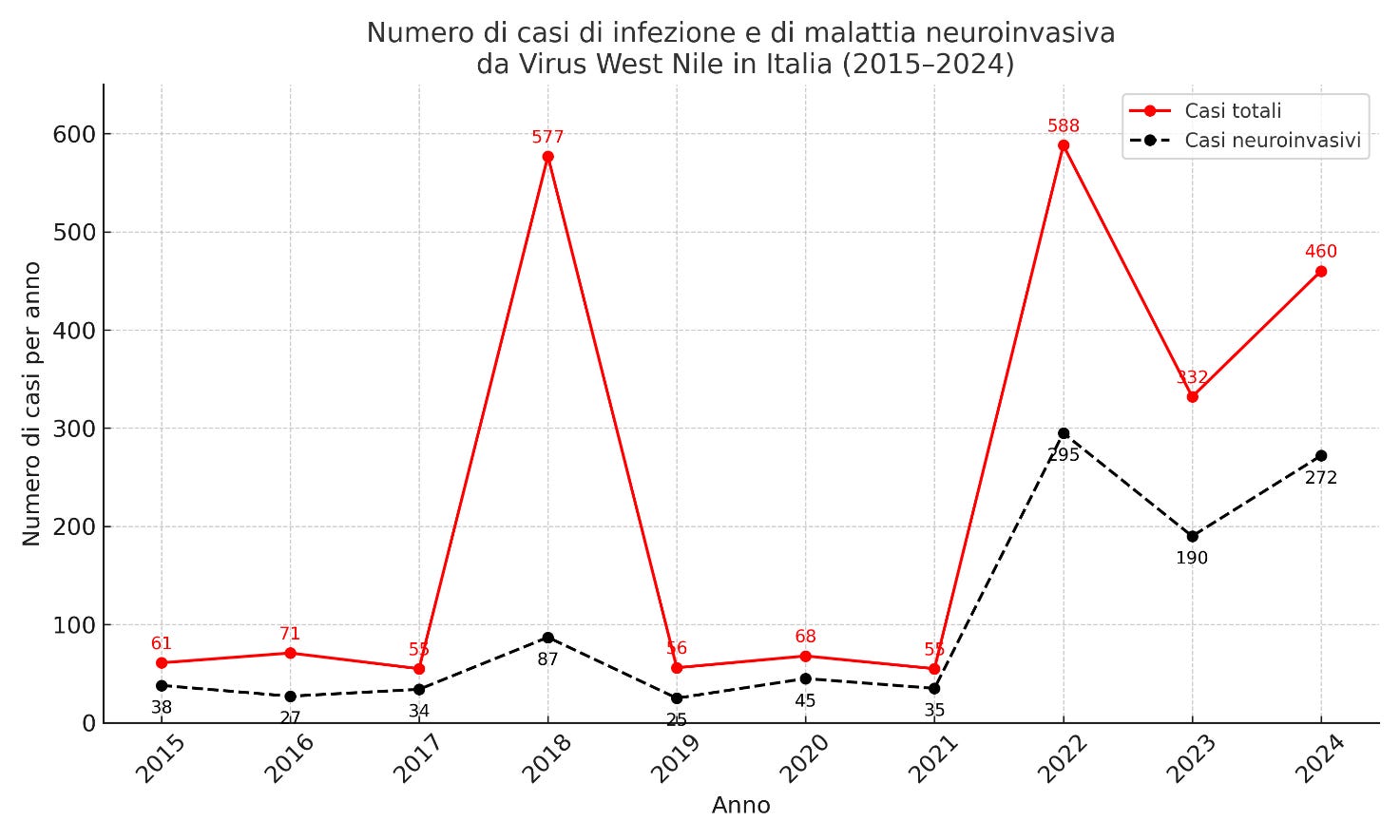
Nel grafico si osserva l’andamento dei casi totali diagnosticati con certezza e quello dei casi gravi fino al 2024, dove già si osservano dei relativi picchi nel 2018 e 2022.
OLTRE LE ZANZARE
Un passo indietro: che c’entrano animali diversi dalle zanzare? Mentre per la malaria il serbatoio è l’uomo (ci sono delle eccezioni relative a forme meno comuni in cui il parassita circola soprattutto tra primati), e la zanzara trasmette il patogeno da un ospite umano infetto a uno suscettibile, per WNV il serbatoio è animale, principalmente rappresentato da volatili.
Gli uccelli fungono da cosiddetti “ospiti di amplificazione”: al loro interno il virus raggiunge concentrazioni tali nel sangue (viremie) da permetterne la circolazione tramite il vettore, ovvero la zanzara.
L’uomo e i cavalli, assieme in misura minore ad altri mammiferi (anche cani e gatti), sono ospiti accidentali “a vicolo cieco” (dead-end hosts): al loro interno il ciclo di trasmissione si interrompe perché non si raggiungono viremie tali da consentire ad altre zanzare di diventare vettori di infezione pungendo il malcapitato umano o equino in cui WNV è già entrato.
E quali zanzare riescono a trasmettere il virus? La risposta spiega come mai WNV, una volta entrato in vari Paesi occidentali, non ne sia più uscito: la zanzara comune, del tipo Culex, ben differente dalla cosiddetta “tigre” che è nera e più aggressiva.
È bene poi ricordare che la puntura di zanzara rappresenta la modalità preminente ma non esclusiva di trasmissione di infezione, che può essere veicolata anche da sangue contenente il virus in caso di trasfusioni e trapianti; vi sono casi aneddotici anche di trasmissione materno-fetale.
Da anni vi è una sorveglianza attiva da parte dei centri trasfusionali, con indicazione a fare test molecolare per rilevare il virus, ovvero la metodica più sensibile, nei lotti di sangue prelevato da soggetti che nei 28 giorni precedenti abbiano soggiornato almeno una notte in una zona dove la circolazione di WNV, anche solo in ambito animale, sia stata dimostrata.
In caso di impossibilità a praticare test molecolare, il soggetto in questione viene dichiarato ineleggibile a priori per la donazione di sangue e/o altri emocomponenti.
DOPO L’INFEZIONE
Adesso arriva il punto cruciale: quanto è impattante l’infezione dal punto di vista clinico? L’infografica sottostante schematizza lo stato dell’arte delle conoscenze clinico-epidemiologiche.
Per fortuna, l’80 per cento dei casi è asintomatico, e circa il 20 per cento ha un quadro lieve, di febbre senza caratteri di specificità, con segni/sintomi sistemici di breve durata e di facile controllo con terapie asintomatiche, per cui è anche poco probabile il ricorso al medico, e ancora meno la definizione diagnostica. D’altronde, la diagnosi non si può fare tramite un semplice tampone nasale fai-da-te come avviene nel caso di COVID-19, ma necessita di un prelievo ematico per il rilievo di anticorpi, e un numero limitato di laboratori attualmente è in grado di svolgere il compito.
Dal punto di vista clinico il problema è rappresentato dai casi di malattia neuroinvasiva, circa 1/150 del totale degli infetti, con tre scenari principali: meningite; encefalite (anche con meningite talora); mielite flaccida acuta (quadro simil-poliomielite).
Chi presenta interessamento del sistema nervoso ha un rischio di morire consistente, di almeno il 10 per cento, e nei sopravvissuti le sequele sono frequenti.
Qual è l’identikit del soggetto a rischio di infezione del sistema nervoso? Due sono i fattori chiave: l’età e lo stato di funzionamento del sistema immunitario. In sintesi, anziani e immunodepressi, specialmente quelli con più profonda compromissione del sistema immunitario come i trapiantati, sono le categorie a maggiore rischio di sviluppare malattia grave da WNV.
La brutta notizia è che al momento non esiste né vaccino, né terapia: ci sono studi in corso, tuttavia il trattamento dei casi più severi rimane al momento abbastanza difficile in assenza di armi efficaci.
UN PRIMO BILANCIO
Tirando le somme, WNV è tutt’altro che un patogeno esotico o sconosciuto. In Italia circola da anni e con esso altre arbovirosi come quelle da virus Toscana, virus Usutu, virus Chikungunya, encefalite da zecche (in quest’ultimo caso ovviamente il vettore non è la zanzara): a fine 2018 su iniziativa ministeriale nacque il Tavolo tecnico intersettoriale sulle malattie trasmesse da vettori, al fine di rivedere i Piani di sorveglianza e controllo delle arbovirosi, come quello vigente 2020-2025.
Circa WNV già ci sono stati negli anni dei picchi relativi di casi diagnosticati, tra cui quelli di malattia severa. Quest’ultima sembra sovrarappresentata perché il denominatore degli infetti rimane elusivo da definire con precisione, visto che la maggioranza dei casi è asintomatica, e tra i sintomatici lievi è poco probabile il ricorso al testing diagnostico.
Di sicuro, nel corso degli anni vi è stata un’estensione della circolazione del virus sul territorio nazionale; ovviamente ciò è espressione dei cambiamenti climatici in corso, segnatamente dell’innalzamento delle temperature: in tal modo si allunga il periodo in cui sono attive le zanzare, si estendono le aree di loro pertinenza, si osserva un incremento della loro “competenza vettoriale”, ossia la capacità di trasmettere il patogeno.
Ci sono anche altre forze in gioco a livello globale: la crescita della popolazione, l’urbanizzazione, i viaggi, la resistenza agli insetticidi, tutti fattori che favoriscono la proliferazione delle zanzare.
L’uomo è un ospite accidentale del virus, che dal punto di vista evolutivo non ha alcun vantaggio nell’infettare la nostra specie.
Un’ulteriore considerazione riguarda la trasformazione delle nostre società indotta dallo stesso progresso medico: con l’allungamento dell’aspettativa di vita sono aumentati di conseguenza gli anziani, e gli avanzamenti terapeutici hanno permesso di sconfiggere o quantomeno tenere a bada numerose malattie, ma al caro prezzo di indurre uno stato iatrogeno (cioè indotto da trattamenti medici) di depressione del sistema immunitario. Anziani e immunodepressi come per molte altre malattie infettive sono i soggetti più a rischio di forme gravi.
Non c’è nessuna pandemia da WNV alle porte, ma i casi di infezione e malattia devono fungere da campanello d’allarme su come l’uomo impatta sull’ambiente e dei rischi connessi alla possibilità che altre e più aggressive infezioni da vettori (per esempio, Dengue) possano prendere piede in Europa se si continuerà a trascurare come adesso l’ottica “One Health”.
In assenza di armi farmacologiche, la prevenzione è la prima e più importante linea di difesa: naturalmente non esiste il rischio zero di puntura di zanzara, ma azioni combinate a livello di comunità (disinfestazioni) e individuale (utilizzo zanzariere, abiti leggeri ma coprenti, spray repellenti) possono ridurlo in modo significativo.
(Estratto da Appunti di Stefano Feltri)